医疗是事关民生福祉和社会稳定的重要因素之一,深化医疗保障制度改革是我国的关注重点。尤其是在经历一场疫情后,民众也愈发关注这方面的保障。截至2020年底,我国全口径基本医疗保险参保人数达13.61亿人,参保覆盖面稳定在95%以上。即便如此,在百姓的实际生活中依旧有若干医疗问题等待解决。
医疗问题在多个国家都是被讨论的重点。如同这篇文章讨论到的,生命有时只是一场数学游戏。
当下美国社会对医疗保健体系改革的呼声就越来越大,医院和药企这两大利益集团不可避免地会被卷入到冲突中,特别是在谁要为不断飙升的医疗成本负责的问题上。不过这种争论真的能够推动医疗保健体系的彻底改革吗?医疗费用究竟因何飞涨?也许,大家可以通过这篇讨论有关美国医院和药企博弈的文章窥知一二。
“简直令人震惊。”美国医院协会的公共政策集团副总裁莫莉·史密斯说。她指的是美国药品研究与制造商协会的一份最新报告。
报告的标题一针见血,名为《医院的做法增加了患者和企业的医药成本》。报告声称,在政府为弱势群体提供的一个医疗项目里,医院俨然成了既得利益方,“医院销售一款药品的收入,通常比研发和生产这款药品的企业高出两到三倍。”

史密斯怒斥道:“这个项目之所以会设立,完全是由于制药商单方设定的高药价。就是因为它们不合理的定价措施,才有了这样一个项目,现在它们不满意了,开始向它出手了。为了赚取高利润,它们会攻击任何影响其利润的政策……”
2019年,美国医院行业和制药行业的收入合计达到1.6万亿美元,与此同时,两个行业之间的长期矛盾也变得日益激化和公开,其原因也是显而易见的。
首先是因为立法机构和行政部门都会被同一个政党所把控。在美国,一旦发生这种情况,尤其是在一位新总统上台的头两年,就意味着大的变化会随之而来。这就是为什么美国前总统唐纳德·特朗普的任期内会通过《减税与就业法案》,而前总统贝拉克·奥巴马的任期内则通过了《平价医疗法案》。
如今,现任总统乔·拜登和民主党已经控制了美国的立法和行政机构,他们雄心勃勃地想要改革美国的医疗保健体系,遏制不断上涨的医疗成本,而大医院和大药企,则很可能成为首当其冲的目标。
这就预示着业界的一场大摊牌将难以避免。大药企和大医院都知道,华盛顿肯定会出台某种形式的改革政策。真正的问题是,改革会在多大程度上动了这些既得利益者的蛋糕。因此,在经历了很长一段时期的和光同尘之后,大医院和大药企终于像金刚大战哥斯拉一样互撕了起来,大搞公关发动和政治游说,双方都希望对方成为立法整治的头号对象。
老百姓则认为,对于医疗保健体系中存在的问题,双方的责任是半斤八两。盖洛普公司的一项民调显示,76%的美国人认为,他们的医疗支出与获得的医疗服务质量严重不匹配。
凯撒家庭基金会的一项调查显示,老百姓最怨声载道的两件事情,就是高药价(78%)和高就医成本(71%)。多项民调结果显示,大部分的美国人都支持政府控制药价和医院收费。
这对拜登来说,正是一个“民心可用”的时刻,他也想在医疗保健问题上大做文章。拜登想要控制新药价格,抑制药价上涨,允许医疗保险体系与药企谈判协商药价,未来说不定还会拆分一些尾大不吊的医院、药企和医保公司。
拜登政府的卫生与公共服务部部长泽维尔·贝塞拉说不定还会更进一步。他向来支持单一支付的医疗保健体系,而且他也支持参议员伯尼·桑德斯的“全民医保”议案。当然,他无法仅凭一己之力就达成这个目标。贝塞拉曾经在一次参议院会议上表示,拜登的施政纲领“就是我的使命”。不过他的倾向也给整个行业敲了警钟。
总之,目前的形势对医院和药企来说很不乐观,好在新冠肺炎疫情期间,它们多少扳回了一些印象分。
在过去的13个月中,医护人员冒着生命危险战斗在抗疫一线,有些人甚至牺牲了生命,他们是真正意义上的英雄。与此同时,一向挨骂的大药企也表现给力,在短短10个月里就开发出了多款有效疫苗,然后迅速实现了大规模量产,堪称医学史上的奇迹。
非营利研究机构医疗保健成本研究所的首席执行官尼尔·布伦南称:“它们已经占据了道德制高点。”而美国竟然要惩罚这些企业?

新冠肺炎疫情和政治因素的相互交织,让医疗保健体系又成为了自11年前《平价医疗法案》颁布以来最受瞩目的问题。《平价医疗法案》是一项具有重大意义的法律,美国没有医保的人口比例,已经从该法颁布时的15.5%,下降到了2019年的9.2%(最近的数据)。
但直到现在,从宏观上看,它并未起到降低医疗支出的效果。从2013年开始,也就是在《平价医疗法案》颁布之后的6年里,以定值美元计算,美国的人均医疗保健支出的增长速度(18%),要快于《平价医疗法案》颁布之前的6年(7%)。
在这场全国大辩论如火如荼开展的时候,我们首先要理解,为什么长期以来这些成本就是控制不下来。在这个问题上,医院和药企无疑是最大的既得利益群体。它们也是全球最发达的经济体中,最大的一个行业里的最大的玩家。
******
医疗保健在政治层面上虽然会受到学术观点的影响,但它也与人的心理因素紧密交织。有经济学家可能会说,医疗成本的增长不可能一直高于GDP的增速。但在政治上,这并不重要。这些宏观经济的趋势在选民的眼中只是一串抽象的数字,与自己的关系不大。人们最关心的是自己的处境。这一点在医疗保健行业里也同样正确——只不过并不像人们所期望的那样。
我们拿一个数据来举例:年人均自付处方药支出。从理论上来看,这是人们应该关心的一个数据,毕竟这关系到老百姓自己的钱袋子。所以当他们发现,美国政府发布的全国健康支出的数据显示,美国人的人均购药支出在近20年来基本没有什么变化时,可能会感到很惊讶。
平均来看,现在美国人花在买药上的钱并不比2003年更多。实际上,2019年的平均购药支出(164美元)甚至还要低于2006年(189美元)。那么,为什么大多数美国人都在抱怨药价贵,并且希望政府来出面控制药价呢?
这个问题的答案反映了医疗保健经济学中,特别是医疗保健政治学领域里的一个重要真相——极端经常比平均更加重要,而医疗保健就是一个极端的世界。
据凯撒家庭基金会统计,在美国拥有商业医保的人群中,只有3%的人每年会自付1,000美元以上购买药品,但这3%的人贡献了全美40%的自付费用。往大了说,在任何一个年份,5%的美国人都贡献了全美50%左右的总医疗保健支出。
正如凯撒家庭基金会的研究员辛西娅·考克斯观察到的那样,我们都知道,“在任何时候,我们都有可能最终成为那5%。”
美国人并不担心人均,而是担心变成那5%。神经外科医生、密苏里州斯普林菲尔德市的梅西医疗系统的前总裁艾伦·斯卡罗表示:“这个问题的重点,就是要把消费者的焦虑转移到其他人的身上。”斯卡罗写过一本关于美国医疗保健系统的书,名为《希望比经验重要》。
消费者都看到过这样的报道:有人为了买“救命药”而倾家荡产,有人因为高额的住院费而陷入贫困。
妙佑医疗国际的一名医生文森特·拉杰库马尔经常写一些关于药价的文章,他说:“有人可能连续25年每年都可以挣5万美元,但只要一生病,他就一无所有了。”
无论是民主党还是共和党,两边的立法者和政策制定者都想转移老百姓的这种“因病致贫”的焦虑。
******
在大医院和大药企都忙着互相给对方扣帽子的时候,人们往往忽略了一点,那就是美国的整个医疗保健体系都存在一个根本性的问题——美国医疗保健体系的运营成本是惊人的,然而却没有产生多么优秀的成绩。
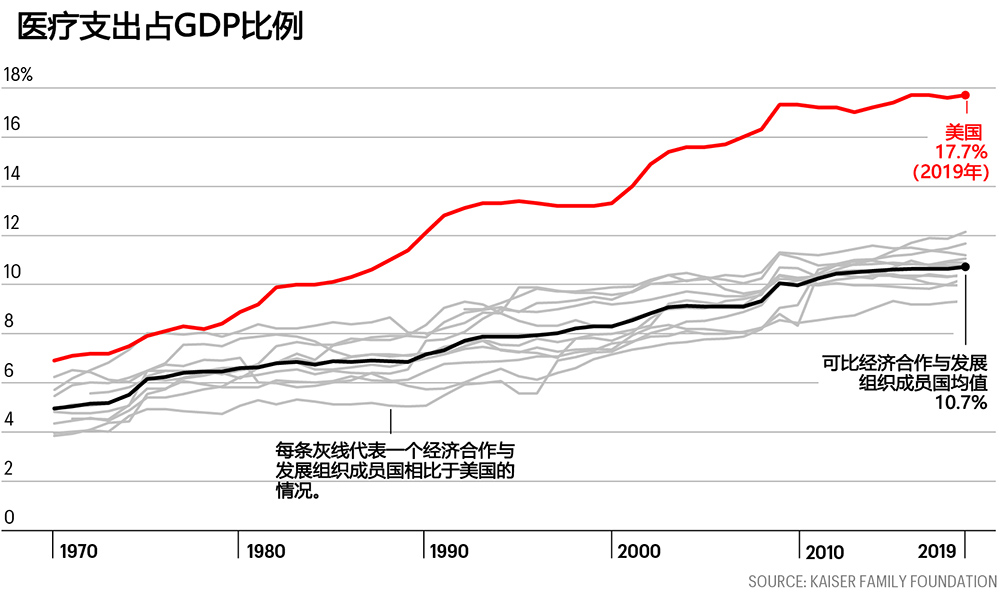
美国医疗保险和医疗补助服务中心指出,作为全球最大的经济体,2019年,美国的医疗保健支出占到了GDP的17.7%,全球没有任何一个国家能够与之相提并论。而根据经济合作与发展组织的数据,全球11个富裕国家的平均水平也只有10.7%,但从几个指标上来看,这些国家的医疗水平很多都要超过美国,在某些情况下,美国甚至是其中最差的。
比如,美国的经年龄调整后的全因死亡率是最高的。在这11个国家里,澳大利亚的医疗保健支出最少(只占GDP的9.3%,刚过美国的一半),但死亡率最低。而美国的早死率和与怀孕有关的死亡率是迄今为止最高的。
美国在其他一些指标上表现得还不错,例如它的癌症死亡率是在这11个国家中最低的。但是考虑到美国在医疗保健上花费的财富比例最高,美国的医疗成绩难道不应该是全世界都羡慕的吗?
医院和药企之所以大打口水仗,其实是因为一个令人不安的问题笼罩着整个医疗保健行业:这究竟是谁的错?
对这个问题,各路分析师和利益集团给出的答案也不同。有人说,美国坐拥全球最好的医疗保健系统,全世界的富商政要一旦生了重病,基本上都坐着他们的私人飞机往美国跑。但这个例子并不能够解释为什么美国的很多医疗指标很差。
一个更有实质意义的答案是,很多不良指标是医疗保健体系可控范围以外的因素造成的。比如美国有75%的医疗支出用在了所谓的“不良生活方式疾病”上,例如心血管疾病、糖尿病和某些癌症。美国是经济合作与发展组织中人口最肥胖的国家,而这并非是医疗保健系统的错。
不过,虽然其他富裕国家的肥胖率低于美国,但多数富国的吸烟、酗酒的问题比美国更加严重,甚至严重得多,但它们的医疗保健支出仍然比美国少得多,而且总体成绩也好得多。所以问题仍然存在——这到底是谁的责任?
如果我们把问题框定成“医院VS药企”,首先我们会发现,2019年美国的人均医疗保健支出是11,000美元左右,几乎是其他11个富国的两倍。不论是在美国还是在其他富裕国家,医院都是医疗支出的大头。处方药是美国的第二大医疗开支,而在其他富国中只占第三位,这些国家的长期护理支出才是第二位。
看来“医院VS药企”才是美国医疗成本问题的正确框架。
凯撒家庭基金会的研究员辛西娅·考克斯指出,医院在美国总医疗保健支出中的占比大约是33%,“而零售处方药只占总支出的10%左右,所以即便我们将药价砍掉一半,对总支出的影响也不大,远远不如我们在降低医院成本上面想些办法,因为它才是造成美国和其他国家医疗支出相差巨大的主要原因。”
只指责医院似乎并不公平,现代的医疗保健不论在任何国家都是最大的花钱项目,所以即便是一个很小比例的增长,也可以轻易地盖过体系中其他因素的较大比例的增长。但仔细观察就会发现,美国医院成本的增长比例并不低。
虽然美国国会的各个委员会和各路媒体都高度关注药品涨价的问题,但美国医疗保险和医疗补助服务中心却指出,在2018年以前的6年里,有4年医院成本的增长速度都超过了药品支出的增长速度(最新数据只截止到2018年),预计接下来几年,医院成本的增长速度还会更快。

或者也可以这么想。据美国医疗保险和医疗补助服务中心预计,在接下来的6年里,医院成本的增长速度不仅会快于药品成本的增长速度,而且会快于美国整体医疗支出的增长速度。
美国医疗保险和医疗补助服务中心的数据显示,药品支出的增长速度只有两年超过了医院成本的增长速度。医院就像一辆火车头,推高了美国的医疗保健成本。
不过,医院已经找到了医疗成本居高不下的罪魁祸首——制药公司!
当被问到医院是否在抬高整体医疗保健成本的问题上受到了不公平的指责时,美国医院协会的莫莉·史密斯说:“我认为是这样的。”她表示,医院的药品成本已经“呈指数级增长”,并称“当医院采购一种药品治疗病人时,这个成本在全国范围内都被计入医院成本,而不是药品成本。”
事实确实如此。美国政府公布的全国健康支出数字只给出了处方药的零售成本,而卖给医院的药品则被计入了医院总费用。不过美国医院协会从未公布过美国的医院到底在采购药品上花了多少钱,这个数据也无法在任何公开的政府统计数据里找到。
凯撒家庭基金会的考克斯认为:“这是一个大黑箱。我们公布这份分析报告后不久,医院行业的一名顾问就提出了这样一个观点——‘处方药正在推高我们的成本。’我说:‘如果你能够提供关于处方药的任何加价或折扣数据,我们会很愿意把它写入我们的分析里。’但我没有再次收到他的回复。”
******
关于这些问题,市面上的各种研究不在少数,当然这些研究的背后都站着各自行业的金主。但如果你关心的是真正解决问题,那么只批评任何一方,都无益于彻底解决问题。如果你对美国的医疗保健体系研究得不是很深,那么你对很多问题都会难以理解。
选民们都喜欢站在道德的高地上看问题,仿佛一方肯定是英雄,另一方肯定是坏蛋。既得利益者的游说群体也正是这样“包装”他们的金主爸爸的。
在执行层面上,医疗系统的确不乏英雄,比如疫苗科学家和一线的医护人员。坏人当然也有,比如抬高抗艾滋病药物价格的黑心药商马丁·什克雷利(他现在已经被判刑了)。
但多数时候,医疗行业也只不过是一群无利不起早的商人,在对利益激励做着理性的反应而已。
这才是我们需要观察的东西。如果我们想深入了解医院和药企所扮演的角色,以及可能的新法规对它们意味着什么,就有必要研究一下,美国的医疗体系是如何运作的,它的这两个最大的参与者以及其他所有人又处在一个什么样的地位。
当专家向外行解释美国全球最高的医疗保健成本时,他们经常会用到一个词:“不正当的激励”。
我们先来说说药企与医院的一种典型的交易模式(虽然可能并不是普遍的)。美国药品研究与制造商协会之所以抱怨医院成本高,美国医院协会之所以抱怨药品涨价快,都与这种模式不无关系。
首先,药企会按照目录价格把药品卖给批发商,这可能是一种化疗药,也可能是医院门诊就可以开出的普通处方药。与其他行业的批发商不同,药品批发商可能会以低于目录价格的价格,将药品卖给医院。这个价格是由集团采购商与药企通过谈判达成的,一个集团采购商可能会代表好几家医院和其他采购方。药企会赔偿批发商采购药品所造成的损失,并且补助一小笔费用,不过同时也会付给集团采购商一笔费用,这笔费用可能是谈判价的3%。
这些费用会影响药企的目录价格的健康利润。但双方的“套路”还不止如此。
医院在给病人开药的时候,会按照预先商定的价格向病人的保险机构收取费用。保险机构可能会向医院支付部分费用,比如80%,然后患者本人需要自付20%,当然具体的报销比例取决于患者的医保计划。
最后也是最重要的一点是,药企会向保险公司支付一笔使用该药品的回扣,这个数额是相当可观的,说不定能够达到目录价格的20%以上。只不过这笔回报并不是付给消费者的。
看到这里你一定火冒三丈了吧?赶紧喝口水冷静一下。
所以就像美国药品研究与制造商协会指出的那样,等这一圈折腾完了,医院拿到的钱,可能确实比药企拿到的钱还要多。不过美国药品研究与制造商协会有意忽略了一点,那就是医院在用药的时候,还要搭上场地、设备和人工成本。
对此,美国医院协会并未质疑美国药品研究与制造商协会给出的数据,只是说这种情况只会发生在购买商业医保的患者身上,而对医疗保险和医疗补助这种公立医保的病人,医院方面通常是赔钱治疗的。
这里面有一个更大的问题:为什么药品的销售系统如此复杂?答案还是激励。
在药品的零售体系中,里面的弯弯绕绕,比上面的例子还要更加复杂。药企会向药品福利管理公司(比如Caremark、Express Scripts和OptumRx等等)提供大量回扣,后者又会对实际向医院掏钱的医保公司提供一笔回扣。这样一来,医保公司就会投桃报李,把药品列入自己的报销清单,鼓励病人使用这些药物。
但是对制药商来说,直接向医保公司提供折扣不是更加简单吗?为什么要多此一举,先设置一个较高的目录价格,然后再提供回扣呢?道理或许如此,但这种情况是不会发生的,因为美国医疗体系的其他部分都是锚定目录价格的。
在零售药房,有高报销额度的医保病人(他们的数量正在迅速增长)得按照目录价格购买药品,直到达到报销额度为止。而药品福利管理机构和集团采购商买不买你的药,则要看你愿意给多少回扣。
因此,药企有动机设置更高的目录价格,然后提供更高的回扣。它们这些年来一直就是这么干的。
研究智库彼得森医疗中心的总裁杰伊·万特称:“很多观察人士认为,对任何一家制药厂商来说,它们都没有动机去定一个比竞争对手更低的价格。但如果你的价格更高,回扣更多,就可以在某个类别占据更大的市场份额,这样你就赢了。”
范德堡大学的研究人员斯塔西·杜塞兹吉娜,和纪念斯隆·凯特琳癌症中心的彼得·巴赫也认为:“当前的回扣制度在供应链里造成了不合理的激励,增加了患者和纳税人的成本。”
那么,我们应该为此谴责药企,还是谴责诱使它们这样做的不当激励机制呢?
这就是药品定价的基本原则,但在特殊情况下,也有专家级的反向操作。比如2018年,一家丙肝药物厂商就秀了一把反向操作,它们不再提供回扣,而是直接把目录价格打了6折以上,这种做法简直闻所未闻。这些处方药有相当一部分符合政府的折扣条件,这就改变了激励的方向。
皮尤慈善信托基金会的研究人员对这种定价策略的数学模型进行分析后发现,制药商的这个非常规的策略,使它们的收入增加了1.82亿美元,而那些服务弱势群体的医疗保健机构,却减少了同样数额的收入。
所以我们要再问一次,我们究竟是要谴责制药公司,还是要谴责它们面临的激励机制呢?
******
这种不正当的激励措施在美国医疗保健体系中随处可见,而病人却往往看不到。临床与经济评估研究所的副总裁大卫·惠特拉普点了很多自体免疫类药物的名字,例如艾伯维公司的修美乐、安进公司的恩利、强生公司的类克等等。这些药物用于很多炎症,比如类风湿性关节炎、斑块型银屑病、克罗恩病、结肠炎等等。
正因为是“万用药”,这些药物的厂商能够“跟医保公司坐下来谈,并且对整个类别的药品提供回扣,而且是一笔丰厚的回扣,甚至有可能达到目录价格的50%。”作为回报,医保公司会强烈推荐这种药品,从而让它对患者最有吸引力。
有些药物可能对某种特定疾病更为有效,价格也更容易接受,例如克罗恩病。但由于这些药物的靶向范围非常狭窄,它就无法“在处方表上被青睐”。
惠特拉普称:“我们创造了这样一种情况,由于幕后的回扣交易问题,导致在类风湿性关节炎药品的市场上,患者往往无法获得更好或者更便宜的药品,这对医疗体系来说不是一件好事情。”
所有这些现象,都给药企、医院和整个医疗保健行业带来了一个更深层次的问题——一种药品,或者一种医疗设备,到底应该值多少钱?
在大多数行业中,这是由市场决定的。但是在医疗行业,“市场不会为我们回答这个问题。”彼得森医疗中心的总裁杰伊·万特说。这是因为医疗保健是一个只与生老病死打交道的独特行业。尽管美国是一个市场经济国家,有些时候,有些钱,我们也非掏不可。(参见文末“给特效药定价”)
仔细评估药品的价格与价值,还有益于我们评估医疗保健体系中的所有其他部分,包括那些价格最昂贵的部分。比如,一次器官移植的费用通常超过100万美元,在顶级医院的重症监护室里住一个月,可能需要花费数百万美元。
它们物有所值吗?我们必须想想自己得到了什么,同时放弃了什么——如果不去住院、不去移植,我们还可以拿这笔钱买到什么。这就是经济学家所说的机会成本。
宾夕法尼亚州立大学和英国的约克大学的研究人员已经计算出了美国的医疗保健机会成本(以美元计算)。
这个指标基于一个名为“质量调整生存年数”的概念,又叫QALY。临床与经济评估研究所也会用它来评估一款药品是否物有所值。
首先,我们要计算一次治疗能够延长你多少年的寿命,然后乘以一个0到1之间的系数,1代表这些年里你充分健康,0代表死亡。将结果与治疗的价格进行比较,你就可以得到这次治疗的QALY寿命成本。
医疗保健经济学家又把这个数字称为增量成本效益比。再做一点数学计算,你就会发现一个阈值——任何高于QALY寿命成本的治疗,都有过高的机会成本,这些钱就应该花在其他更划算的治疗方法上。研究人员发现,在美国,QALY寿命成本的门槛,大概在10万美元至15万美元之间。
给生命标价,是无情还是无可避免?
根据《平价医疗法案》的有关条款,医疗保险项目是不得使用QALY寿命成本的。但美国退伍军人管理局却在用它来确定药品的报销范围,并且也确实在以10万美元到15万美元的QALY寿命成本门槛来谈判药价。
Caremark公司也用它来决定哪些药物能够进入其处方,纽约州药物利用审查委员会也在用它来评估一种囊肿性纤维化症的治疗方法。其他国家也经常使用这个指标,而且显得比美国更加“抠门”。
比如英国国家健康与临床优化研究所就曾经建议,不在英格兰和威尔士的英国国家医疗服务体系中报销QALY寿命成本在2万英镑到3万英镑(约28,000美元到41,000美元)以上的治疗方法。
大多数国家都不得不进行这场数学游戏,这是因为决定价格和价值的常见因素——市场,在这里很大程度上是无法发挥作用的。即使在美国,大多数人在医疗问题上,也几乎完全不受市场机制的控制。多数人自己不买保险,全靠雇主或者联邦政府提供医保。美国个人自付的医疗支出仅占总医疗保健支出的13%,而87%的账单都靠别人来付。大多数人是没有动机去仔细研究选购哪种医疗服务的。
从经济层面来看,医疗行业里真正的消费者——病人,只是这出戏中的一个小角色。
这个趋势并没有逆转的势头,这也带来了另一个问题:美国是否会走向某种形式的全民医保。而在拜登执政期间,美国或许将朝这个方向迈出重要步伐。
神经外科医生、医院系统前高管艾伦·斯卡罗表示:“我确实认为,我们越来越接近一种由政府运营的医疗体系。”
彼得森中心的杰伊·万特对此也表示同意。“我认为,我们正在朝着某种形式的全民医保前进。我觉得这符合我们国家的价值观。不过我认为,它可能还会涉及各种不同形式的保险,而不是一种单一的交付体系。”
普华永道医疗研究院的负责人本杰明·伊斯古尔则不认同这个观点。他说:“我们已经找到了一种恰到好处的方法。我们有一套非常独特的体系,这是一种公立和私立相互交织的体系,它并不总是有效的,但从美国人的心理上看,它让每个人都满意了,也同样让每个人都不满意。这就是为什么我认为它会继续存在的原因。”
目前,药企和医院之间的争论仍未休止。不过我们要记住,双方之所以吵得不可开交,是因为当前的医疗保健体系中确实存在问题。
解决问题才是真正重要的挑战,而且它比互相指责要困难得多。
给特效药定价
为什么美国最贵的药值这个价?
Zolgensma是美国最贵的药物,一个疗程的价格高达210万美元。它是制药巨头诺华公司生产的一种基因药物,可以治疗一种罕见的儿童疾病——脊髓性肌肉萎缩症。据美国国立卫生研究院介绍,患有这种疾病的重症儿童“甚至无法坐着或者站立,多数患者会在2岁以前死于呼吸衰竭。”
但是,在接受了Zolgensma的一次治疗后,这些患儿甚至有可能活到成年。“不仅如此,这些孩子还将能够走路。”彼得森医疗中心的总裁杰伊·万特说:“你要付出什么样的代价,才可以让这样一个孩子学会走路,过上他们原本不可能拥有的生活?”
这些问题似乎无法回答,但临床与经济评估研究所却仍然在试图回答它们。该研究所专门评估药品是否物有所值。虽然它是一家没有官方背景的独立非营利机构,但它的分析似乎能够影响药品的定价决策。
临床与经济评估研究所的副总裁大卫·惠特拉普表示,该研究所认为,在他们分析过的药品里,只有25%到30%是物有所值的,而Zolgensma就是其中之一。
“这个价格与它的价值是匹配的。”他说,“有些药物可能便宜得多,但对我们而言,它在医疗体系中也没有那么大的价值。那些药品的价格需要降下来,这样我们才可以负担得起Zolgensma这样的药品。”——G.C.(财富中文网)
译者:Min






